- HOME
- 診療サポート
- Run&Up×地域包括ケアシステム
- 「Run&Up×地域包括ケアシステム」とは

地域包括ケア時代における情報媒体として、「栄養から俯瞰する地域包括ケアシステム」をテーマに、最新のトピックスやエビデンスベースドな情報、先進的な取り組みをわかりやすく紹介していきます。
「Run&Up×地域包括ケアシステム」の概要
●情報冊子「Run&Up」
「Run&Up×地域包括ケアシステム」の前身となる情報冊子「Run&Up」は、訪問看護師を中心とする在宅医療従事者のための冊子として2005年4月に創刊し、食事、輸液、口腔ケア、リハビリ等、「栄養」を主テーマとし、現場ですぐに実践できる実用的な情報から最先端の話題までを取り上げてきました。
最近の記事では「2025年問題」「連携」「地域」「協働」などのキーワードも多くみられるようになり、2017年度より、地域包括ケアシステムの視点を中心に据えた「Run&Up×地域包括ケアシステム」を電子媒体として始動することとなりました。本媒体では、この地域包括ケアシステムのなかで医療、介護を提供するすべての専門職を対象に、有益な情報を発信していきます。
そこで、まず編集顧問の太田秀樹先生に、そもそも地域包括ケアシステムとは何なのか、なぜそのようなシステムが必要なのかについてお話いただきました。
地域包括ケアシステムとは

- 地域包括ケアシステムとは、住み慣れた地域で最期まで尊厳をもって暮らすことを可能とするシステムであり、Aging in placeといわれる事もあります。現在、地域包括ケアシステムの構築は基礎自治体(市区町村)ごとに委ねられ、地域にあった独自のシステムとなることが期待されています。地域によって取り組みには温度差があり、戸惑いを隠せない自治体もあるようですが、この問題は地域の医療・介護専門職、市民、行政の三者が自ら協力し、構築していくべき喫緊の課題です。
では、なぜこのようなシステムが必要なのでしょうか。私たち医療・介護専門職には何が求められているのでしょうか。そのことを考えるためには、私たちの住む日本はどうなるのか、私たちはどうなるのかを、もう少し具体的に知る必要があります。 - 日本はどうなるのか
- 日本では今後、少子高齢化に端を発し、人口、家族、労働、医療が同時並行で大きな転換期を迎えることとなります。未来医療研究機構の長谷川敏彦氏は1)2)、人口構成からみると、これから50年かかって日本は全く別の国になると唱えています。1970年まで人口の8割以上を占めていた50歳以下(働き手や子育て世代)が、2060年頃にはその割合が約4割に減少します。家族の形態も激変し、高齢者単独世帯が2025年には980万人と現在の倍になり、空き家も増えます。また、日本の人口は郡部から減少し、市部でも高齢化が問題となり、働き得るのに働いていない人が増加します。つまり、介護・医療費を押し上げる一方で勤労所得がなくなり、地域の財政バランスが急速に悪化します。労働力については、2060年には2010年比で半減し、若年層の非正規雇用の急増、終身雇用の減少等、働き方は激動し、多様化します。福祉の面では、2025年には医療費、介護費、年金などと併せて社会保障費は150兆円近くになると予測されます。要介護・要支援者は2010年比で1.56倍、2060年に2.22倍に増加します。
- 私たちはどうなるのか
- また、長谷川敏彦氏はわれわれの人生について、65歳で退職後20年生きると仮定すると、総労働時間と退職後の非睡眠時間が同じ(約10万時間)となり、50歳頃までの人生を「第1トラック」、以降の人生を「第2トラック」とすると、「人生第1トラックは第2トラックのためにある」時代になるといいます。また、長寿社会では障害を抱える人が多く、85歳(以上)の方は、軽度認知症や認知症と要介護・要支援の障害を足すとほぼ100%になります。医療福祉界の目標である「救命」や「疾病治癒」は、これらの「障害予防」にとってかわり、「障害」の意味が変わるのです。また、「死」の意味も変わります。19世紀の死は、若い時期に突然、外的要因によるものでしたが、21世紀の死は社会的役割を終えた後、病気や障害を抱えながら長期間向き合い、その過程・生命維持の手段も多様、自ら死に方を選ぶ時代となります。さらに、「ケア」の意味も変わります。若年世代の病気は単発で、治療も1回1回で完結していましたが、高齢世代は、加齢に伴う内臓疾患が多く、慢性化、併発、継続して急性増悪を繰り返し、最後は死に至るという経過をたどります。つまり「病院完結型」から、「地域完結型」の治療となり、ケアの目的も「治す医療」から「支えるケア」に転換するのです。
◆引用文献
1)大島 伸一:長生きを喜べるまちへ「愛知への提言」(編集/長谷川 敏彦),公益財団法人杉浦記念財団 2016:p4-11,18-28
2)長谷川 敏彦:社会保障研究 Vol.1,No.1(通巻1号)(編集/国立社会保障・人口問題研究所),日本印刷株式会社 2016:p57-75
「Run&Up×地域包括ケアシステム」で発信すること
このような状況のなかで、今後は多職種(訪問看護師、病院看護師、管理栄養士、理学療法士、作業療法士、言語聴覚士、医師、歯科医師、薬剤師、社会福祉士、ケアマネジャー、介護職 等)が横断的につながりながら、皆で地域包括ケアシステムを構築していかなければいけません。本媒体では、ひとりひとりの専門職が何をすべきなのか、その指針となるような情報を発信していきたいと思っています。
栄養から俯瞰する地域包括ケアシステムでまちづくりの原動力に
「Run&Up×地域包括ケアシステム」では、冊子「Run&Up」の主テーマである「栄養」というキーワードを引き継ぎ、「栄養から俯瞰する地域包括ケアシステム」をコンセプトとしていきます。
医療の技術は大きく進歩し、今や、食べられなくても息ができなくても生きられる時代です。回復が見込めない高齢者の手足を抑制し、チューブで栄養を送る延命的医療に果たしてどれだけの意義があるのでしょうか。食事は患者さんにとっては生きがいであり、尊厳にもつながります。本媒体ではそういった意味での「栄養」に関するキーワードを常に念頭に置いて地域包括ケアを考える媒体にしていきたいと思っています。
さらに、地域包括ケアシステムは最終的にはまちづくりであり、日本社会が目指すべきゴールでもあります。まちをつくるということは地域の文化が変わることだと思っていますので、この媒体がまちづくりの大きな原動力となればと思います。
Think globally, act locallyを基本姿勢に
これを実現するために、基本的な姿勢としては、「Think globally, act locally」を掲げたいと思います。わが国は世界に先駆けて超高齢社会を経験するため、世界にソリューションを発信すべき立場にあって、これがミッションだと思っています。われわれ医薬・介護関係者は実践者の集まりです。例えば医者として何ができるかではなく、地域で何ができるかが大事なのです。ただ、狭い視野で地域のことだけ考えて行動するのではなく、globalな視点で、あるいは思想で、哲学でマインドを持ち、localをフィールドに行動する、「実践者」であることが重要です。
「Run&Up×地域包括ケアシステム」では、様々な職種の代表者ともいえる方々を編集委員としてお招きしました。今後は、「栄養から俯瞰する地域包括ケアシステム」を軸にした企画をこのメンバーとともに発信していきたいと思います。
地域包括ケアシステムを実現するために
~在宅医療の4つのフェイズを理解する~
世界に先駆けた超高齢社会となったわが国では、在宅医療を中心とした地域包括ケアシステムを構築することが不可欠です。しかし、在宅医療の推進にはさまざまなハードルがあります。在宅医療・介護に対する不安や、在宅医療支援への信頼の課題も解決しなければなりません。
そこで、在宅医療を大きく4つのフェイズに整理し、それぞれのフェイズにおいて、どのような関わりが本人・家族にとって重要なのかを理解しましょう(図)。
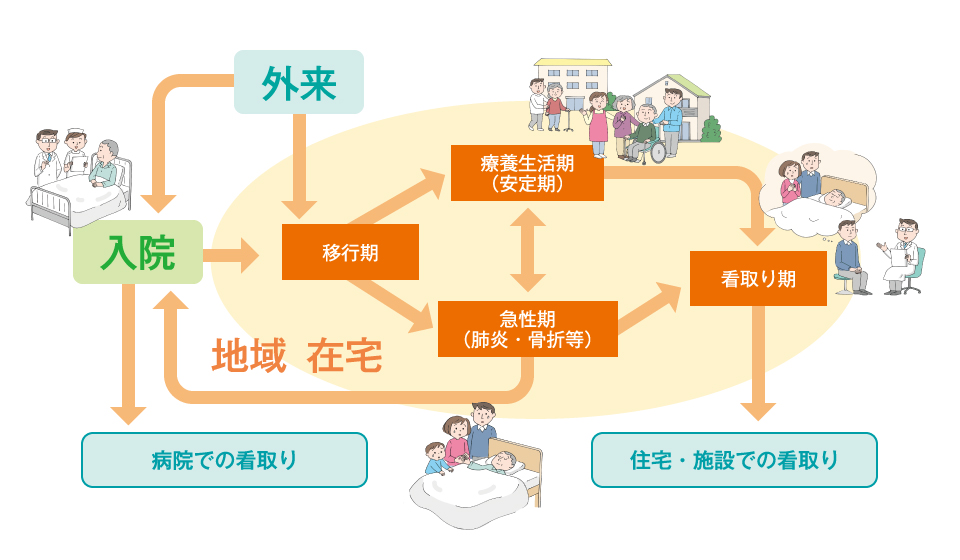
図 在宅医療の諸相(移行期・療養生活期・急性期・看取り期)
提供:医療法人アスムス 理事長 太田 秀樹 先生
在宅ケア移行支援研究所 宇都宮 宏子 氏
在宅医療は、「病院医療の受け皿」という受け止め方もありますが、日本医師会が提唱する「かかりつけ医の機能における在宅支援」と捉えると、外来の延長線上に存在します。
1. 移行期
在宅医療への移行期においては、本人や家族、施設であれば介護者が、療養生活へ漠然とした不安を抱くことが少なくなく、専門職のきめ細かな関わりが求められます。とくに、医療処置が必要な状態で自宅に帰る場合や不安定な症状を抱えて退院する場合は、退院直後に交付される「特別訪問看護指示書」等を活用し、"安定在宅療養着地"を支えます。
2.療養生活期
移行期を経ると、本人や家族、施設の介護者も、実際に自宅や施設で療養することに自信がつき、在宅移行後も安定した療養生活が可能となることが多いものです。脱水や転倒などの外傷に注意し、当たり前の生活を支援することで、その人らしい暮らしを安定した状態で長く継続することができます。
3.急性期
どんなに丁寧にケアを行っても、発熱や骨折等、積極的に治療が必要となる病態は訪れます。そのような時には、入院だけでなく、治療を在宅で継続するという選択肢もあります。例えば、肺炎に対して抗生剤の投与(化学療法)や酸素療養を行うことは在宅でも可能です。最近の研究では、在宅で治療を継続したほうが、入院に伴う生活障害の増悪を予防できると、在宅の優位性が示されています1)2)。もちろん、病院で集中的に治療することで、再び在宅での療養が可能になると判断されれば、入院治療の選択も妥当なことでしょう。
4.看取り期
そして、寿命で命を閉じる高齢者に対しては、安らかに旅立てるようお手伝いすることが、在宅医療の大きな役割となります。治療によって改善が見込めないと考えられると、そのまま在宅での看取りを行うこととなります。
大切なことは、望まれない形での入院による在宅医療の中断を少なくすることです。医療者と本人、家族、介護者とのコミュニケーションを良好に保ち、信頼関係をしっかり構築することで、地域包括ケアシステムを具現化させていかねばなりません。
◆引用文献
1)鈴木 隆雄:在宅医療の継続要因に関する科学的根拠構築ため研究,公益財団法人在宅医療助成勇美記念財団2015年度(前期)一般公募「在宅医療研究への助成」完了報告書
2)Hamano J,et al:Cancer. 2016;122(9):1453-60
監修:医療法人アスムス 理事長
太田 秀樹 先生
在宅医療のフレーム:個々の生き方を実現するための視点
地域包括ケアシステムとは、人生の最終段階まで尊厳を守られ生活できるように、自らの選択を尊重する仕組みといえます。その選択には、正しい医学情報の提供が大前提です。ところが、現在の医学においては、人生の最終段階にあるのか、医療介入によって改善の期待があるのか、明確な根拠を示すことができません。
なぜなら、医療は医学という科学に基づいて形づくられ、医学の目指すものは、救命であり、疾病の治療であり、長寿だからです。たとえ死に向かうものに対しても、1分、1秒命を伸ばすことが医療の大命題なのです。
ところが、超高齢社会は、安らかな自然の死、すなわち天寿を求め始めました。Dying patient (死に向かう患者)に対して、医療が介入した妥当性の尺度は生活の質(quality of life;QOL)であり、死の質(quality of death;QOD)ではないかと、医療者たちも真剣に議論するに至っています。
地域包括ケアシステムにおける在宅医療の役割は、図の②生活の満足度、③人生の満足度の面積をより大きくすることです。人生の最終段階における最善の医療とは、安らかに人生を締めくくるための支援だと信じています。人の死を、サイエンスではなく、カルチャーとして捉えようとする機運は熟したのではないでしょうか。
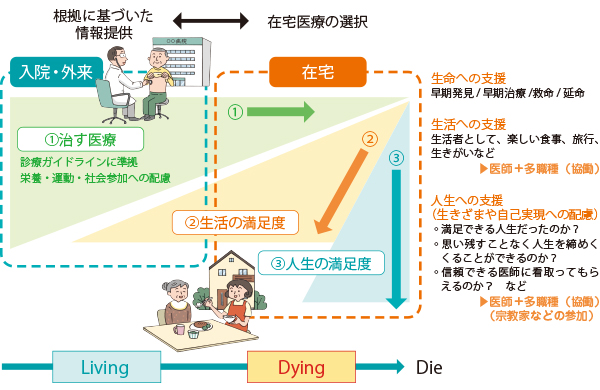
図 個々の生き方を実現するための視点
飯島勝矢(東京大学高齢社会総合研究機構教授)作図に基づき簡略化
監修:医療法人アスムス 理事長
太田 秀樹 先生
東京大学高齢社会総合研究機構教授
飯島 勝矢 先生
イラストについて
Run&Up×地域包括ケアシステムのロゴには、知的障害者施設を運営する社会福祉法人共生社の「あじさいアート」を使用しています。
あじさいアートのお問い合わせ先
社会福祉法人共生社 あじさい学園
TEL:0280-48-0431
E-mail:s.ajisaigakuen@kyoseisha.or.jp
社会福祉法人共生社ホームページ:http://www.kyoseisha.or.jp/
制作:株式会社メディカルレビュー社
ETD2618C04




