在宅医インタビュー:石井洋介先生
4つのフィールドを経て都市型医療の未来を創る


おうちの診療所について
東京の中心部、目黒区・中野区を拠点に診療所を展開しています。現在、常勤医は両拠点合わせて7名、定期的な勤務のある非常勤医が約6名在籍し24時間365日対応を行っています。
看護師約15名、事務スタッフなども含めると全体で約50~60名の組織です。「在宅緩和ケア充実診療所・病院加算」を取得しており、年間では約100件前後の看取りをしています。
おうちの診療所ウェブサイト:https://omniheal.jp/ouchino/
在宅医療を志した背景
―在宅医療を目指されたきっかけを、ぜひ教えてください。
私はもともと消化器外科からキャリアをスタートしました。外科医を志したのは、自分自身が障害を抱えながら大腸のない生活をしていた経験があり、「どうしても外科医になりたい」という強い思いがあったからです。
外科医療に従事する中で、退院までに非常に時間がかかる方や、早期発見がされずに重症化してしまう方など「医療の周辺領域で困っている方」が多いことに気づきました。自分の腕を磨くだけでは解決できない課題があることに、限界を感じ始めていた頃、厚生労働省の職員の方から声をかけていただき、出向の機会を得ました。
厚生労働省では「地域包括ケアシステム」の構築に関わる仕事をさせていただきました。その中で、在宅医療がこれからの高齢化社会において重要な役割を担うことを知りました。かつては急性期医療が中心で、「治して寿命を延ばす」ことが医療の目的でしたが、現在では平均寿命が世界トップクラスに達し、「人生の最終段階をどう支えるか」が新たな課題となっていることを学びました。
自分が外科医として感じていた課題は、医療のフェーズが変化していることによるものだったのだと気づきました。そして、在宅医療の現場ではプレイヤーが不足しているという現状を知り、「裾野を広げるためには、まず自分がプレイヤーになる必要がある」と強く感じました。
その思いから、政策の立案側ではなく、現場に戻って在宅医療に取り組むことを決意しました。経営者としても、質の高い在宅診療を広く展開することで、厚生労働省が目指す「病院から在宅へ」「できるだけ自宅で過ごせる医療」への転換を、現場から支えていきたいと考えています。

診療所の特徴、診療アイテム
―おうちの診療所について特徴を教えてください。
私たちは東京の中心部、目黒区・中野区を拠点に診療所を展開しています。特徴的な取り組みとしては、まず「クオリティ・インディケーター(QI)」という質指標を設定しています(図1)。在宅医療はゴールの設定が難しいと言われてきましたが、私たちはその指標を定期的に測定し、チームでマネジメントを行うことで、質の向上を図っています。
また、「関係の質」も重視しており、チーム内の関係性を良好に保つために「心理的安全性指標」を活用しています。これにより、スタッフが安心して意見を出し合える環境づくりを進めています。こうした取り組みは、「心理的安全性アワード2025」のゴールドリング受賞につながりました。
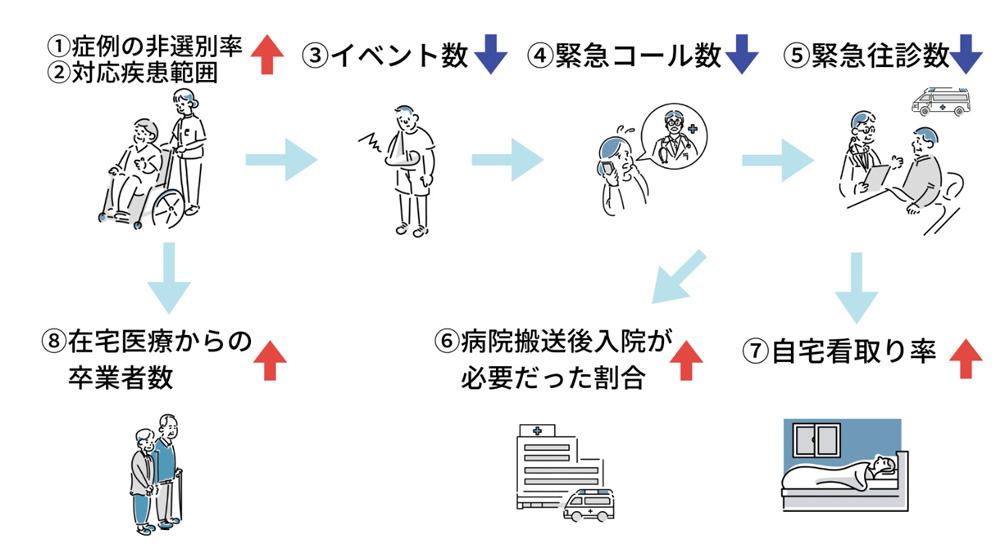
図1. 質指標【クオリティ・インディケーター(QI)】
―在宅診療の際に日頃持ち歩かれている装備やアイテムについて、ぜひ教えていただけますか。
私はいつも大きめのバッグに、診療に必要な物品を詰め込んで持ち歩いています。忘れ物があると診療に支障が出てしまうため、なるべく万全の準備を心がけています。バッグの中には、点滴セットや薬剤、各種書類など、さまざまなものを入れています(図2)。
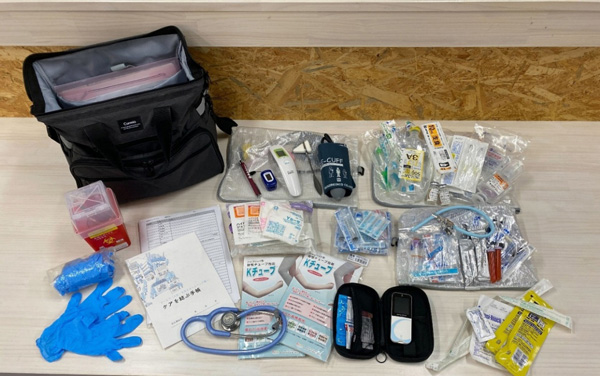
図2. 診療バック中身

その中でも特に便利だと感じているのが「ポケットエコー」です(左写真)。以前は精度に課題がありましたが、現在では非常にクリアに画像が見えるようになっており、病院にある機器と遜色ないレベルで使用できます。在宅の現場でも診断に大いに役立っており、重宝しています。
点滴については、患者さんごとに必要なセットを事前に準備し、訪問時に持参する形で運用しています。
また、物品だけでなく、今の時代は「DX(デジタルトランスフォーメーション)」の流れも重要です。私たちの診療所ではIT化を進めており、クラウド型の電子カルテを導入しています。これにより、パソコンさえあればどこでも診療所として機能するようになっています。
パソコンには患者情報や連携ツールなどがすべて集約されており、診療に必要な情報はその場で確認・記録できます。医師と看護師には全員にiPhone(スマートフォン)を貸与しており、携帯電話とパソコンがあれば、ほとんどの診療業務が完結できる時代になっていると感じています。
病院勤務との違い(患者視点、多職種連携)
―病院勤務時代からの視点の変化について教えていただけますか。
私が在宅医療の世界に入ってきて、まず強く感じたのは、急性期病院での外科医時代との大きな違いです。外科では、患者さんが「お腹が痛い」「手術してほしい」といった明確なニーズを持って来院されるため、診療の入り口から患者との関係性が築きやすい環境でした。
一方、在宅医療では、本人が医療を望んでいないケースも少なくありません。例えば、家族や地域の方が「この人は心配だ」と感じて訪問診療を依頼しても、本人は「医者なんていらない」と拒否されることもあります。本人の困りごとがどこにあるのかが見えづらく、医療者としての介入の仕方に悩むことも多くありました。
そんな中、訪問看護出身の理学療法士など、在宅に慣れたスタッフと話す中で、「医者としてではなく、まずは『お茶を飲みに来た人』として関わる」というアプローチを教えてもらいました。実際に、診療を始めたばかりの頃は時間にも余裕があったので、1時間ほど雑談だけして帰るというような訪問を続けてみました。

―患者さんとのやりとり、他職種との連携や情報共有についてはいかがですか。
病院では、患者さんが医療者のいる場所に来てくれるため、いわば「ベルトコンベヤー式」に多職種が揃った環境で、順番に診療を進めることができます。患者さんのニーズも「お腹が痛い」「手術してほしい」など明確で、医療者側もその目的に沿って対応しやすい構造になっています。
一方、在宅医療では、患者さんの「家」が拠点となり、医療者がそれぞれの事業所から訪問する形になります。そのため、連携の重要性が非常に高く、患者さんが「なぜ家にいたいのか」「何を望んでいるのか」といった背景を共有しないと、アプローチがずれてしまうことがあります。
また、病院では医療者が「説明する側」として関わることが多く、手術のリスクや治療方針を伝えるなど、契約的なコミュニケーションが中心でした。しかし在宅では、患者さんのゴールが一人ひとり異なるため、「どうしたらいいですか?」と聞き役に回ることが多くなります。情報提供というよりも、対話を通じてニーズを引き出すスタイルに変化しました。
このような関わり方の変化に伴い、在宅医療に関わる職種の方々も、情報共有への意識が非常に高いと感じています。皆さんが「患者さんの思いを共有しよう」というマインドを持っていることが、在宅医療の質を高める大きな要因になっています。
さらに、連携を円滑に進めるために「心理的安全性」の考え方も意識しています。これは、耳の痛いことも言い合える関係性が前提となるもので、他事業所との連携ではどうしても遠慮が生まれがちです。しかし、関係性が深まることで「昨日の診療、もう少しこうした方が良かったかもしれませんね」といった建設的なフィードバックができるようになります。
そのために、定期的なカンファレンスを開催し、最初は遠慮があっても、徐々に率直な意見交換ができる関係性を築いていくことを大切にしています。こうした取り組みを通じて、在宅医療の現場でも、より良いチーム医療が実現できると感じています。

ソーシャルモデルで見る事例
―ソーシャルモデルの視点から印象的だった事例について、ぜひ教えてください。
印象的だったのは、西洋医学に強い抵抗感を持っていたある患者さんとの関わりです。薬を嫌い、医療を拒否していた方でしたが、雑談を重ねる中で、なぜ医療に不信感を持つようになったのか、その背景を知ることができました。共感を通じて信頼関係が築かれ、「もしよかったら、今の痛み、薬で少し楽になるかもしれませんよ」と声をかけたところ、「じゃあ、飲んでみようかな」と言ってくださったのです。
この経験から、人は必ずしも「痛いから薬がほしい」わけではなく、関係性の中で初めて治療が成立することがあるのだと学びました。これは、外科医時代には得られなかった深い気づきでした。
もう一つ印象的だったのは、経済的な背景による医療の受け方の違いです。都会では、生活保護を受けている方など経済的に困難な状況の方も多くいらっしゃいますが、逆に「お金がありすぎて困る」というケースもあります。
例えば、ある患者さんは病院の特別室(1泊30万円)に何泊も入院できるほどの経済力があり、通常では選択できない治療やサービスを受けることが可能でした。高額なサプリメントを継続して購入されている方もいて、医療者として「それは本当に必要なのか」「他の治療が入りにくくなっていないか」と葛藤する場面もありました。
こうした事例を通じて、地域によって医療の課題や関わり方が大きく異なることを実感しています。都会には都会の、地方には地方の、それぞれの面白さと難しさがあり、在宅医療の奥深さを感じる日々です。
これから在宅医療を目指す方へ
―最後に、これから在宅医療を目指す方や、始めたばかりの先生方に向けて、メッセージをお願いいたします。
まず、これまでの医療は急性期医療が中心で、約50年にわたってその体制が社会を支えてきました。平均寿命が延び、今では80代、90代の方が手術を受ける時代になっています。私自身も外科医としてその現場にいましたが、「これ以上寿命を延ばすことに意味があるのか?」と感じるようになったことが、在宅医療の世界に飛び込むきっかけでした。
今の医療の課題は、「いかに最後の時間を豊かに過ごしてもらうか」ということです。天寿を全うする、その過程を病院ではなく自宅で支えることが、厚生労働省が目指す医療の姿でもあります。そうした価値観に共感できる方は、在宅医療にとても向いていると思います。
在宅医療は、人の「生活」や「感情」に深く向き合う診療スタイルです。人の幸福や人生の質に関心がある方には、非常にやりがいのある分野だと思います。
もう一つお伝えしたいのは、医療には「技術的課題」と「適応課題」があるということです。技術的課題は、技術を磨けば解決できる問題です。病院ではこのタイプの課題が中心です。しかし、在宅医療では「この手術、本当に必要なのか?」「この人にとって最善の選択は何か?」といった、答えが一つではない"適応課題"が多く存在します。
このような、状況に応じて答えが変わる課題に向き合いたい方、技術だけでは解決できない人間らしさに関心がある方には、在宅医療は非常に魅力的なフィールドです。ぜひ、チャレンジしてみてください。
私はいつも大きめのバッグに、診療に必要な物品を詰め込んで持ち歩いています。忘れ物があると診療に支障が出てしまうため、なるべく万全の準備を心がけています。バッグの中には、点滴セットや薬剤、各種書類など、さまざまなものを入れています(図2)。

図2. 診療バック中身

その中でも特に便利だと感じているのが「ポケットエコー」です(左写真)。以前は精度に課題がありましたが、現在では非常にクリアに画像が見えるようになっており、病院にある機器と遜色ないレベルで使用できます。在宅の現場でも診断に大いに役立っており、重宝しています。
点滴については、患者さんごとに必要なセットを事前に準備し、訪問時に持参する形で運用しています。
また、物品だけでなく、今の時代は「DX(デジタルトランスフォーメーション)」の流れも重要です。私たちの診療所ではIT化を進めており、クラウド型の電子カルテを導入しています。これにより、パソコンさえあればどこでも診療所として機能するようになっています。
パソコンには患者情報や連携ツールなどがすべて集約されており、診療に必要な情報はその場で確認・記録できます。医師と看護師には全員にiPhone(スマートフォン)を貸与しており、携帯電話とパソコンがあれば、ほとんどの診療業務が完結できる時代になっていると感じています。
私が在宅医療の世界に入ってきて、まず強く感じたのは、急性期病院での外科医時代との大きな違いです。外科では、患者さんが「お腹が痛い」「手術してほしい」といった明確なニーズを持って来院されるため、診療の入り口から患者との関係性が築きやすい環境でした。
一方、在宅医療では、本人が医療を望んでいないケースも少なくありません。例えば、家族や地域の方が「この人は心配だ」と感じて訪問診療を依頼しても、本人は「医者なんていらない」と拒否されることもあります。本人の困りごとがどこにあるのかが見えづらく、医療者としての介入の仕方に悩むことも多くありました。
そんな中、訪問看護出身の理学療法士など、在宅に慣れたスタッフと話す中で、「医者としてではなく、まずは『お茶を飲みに来た人』として関わる」というアプローチを教えてもらいました。実際に、診療を始めたばかりの頃は時間にも余裕があったので、1時間ほど雑談だけして帰るというような訪問を続けてみました。

病院では、患者さんが医療者のいる場所に来てくれるため、いわば「ベルトコンベヤー式」に多職種が揃った環境で、順番に診療を進めることができます。患者さんのニーズも「お腹が痛い」「手術してほしい」など明確で、医療者側もその目的に沿って対応しやすい構造になっています。
一方、在宅医療では、患者さんの「家」が拠点となり、医療者がそれぞれの事業所から訪問する形になります。そのため、連携の重要性が非常に高く、患者さんが「なぜ家にいたいのか」「何を望んでいるのか」といった背景を共有しないと、アプローチがずれてしまうことがあります。
また、病院では医療者が「説明する側」として関わることが多く、手術のリスクや治療方針を伝えるなど、契約的なコミュニケーションが中心でした。しかし在宅では、患者さんのゴールが一人ひとり異なるため、「どうしたらいいですか?」と聞き役に回ることが多くなります。情報提供というよりも、対話を通じてニーズを引き出すスタイルに変化しました。
このような関わり方の変化に伴い、在宅医療に関わる職種の方々も、情報共有への意識が非常に高いと感じています。皆さんが「患者さんの思いを共有しよう」というマインドを持っていることが、在宅医療の質を高める大きな要因になっています。
さらに、連携を円滑に進めるために「心理的安全性」の考え方も意識しています。これは、耳の痛いことも言い合える関係性が前提となるもので、他事業所との連携ではどうしても遠慮が生まれがちです。しかし、関係性が深まることで「昨日の診療、もう少しこうした方が良かったかもしれませんね」といった建設的なフィードバックができるようになります。
そのために、定期的なカンファレンスを開催し、最初は遠慮があっても、徐々に率直な意見交換ができる関係性を築いていくことを大切にしています。こうした取り組みを通じて、在宅医療の現場でも、より良いチーム医療が実現できると感じています。

ソーシャルモデルで見る事例
―ソーシャルモデルの視点から印象的だった事例について、ぜひ教えてください。
印象的だったのは、西洋医学に強い抵抗感を持っていたある患者さんとの関わりです。薬を嫌い、医療を拒否していた方でしたが、雑談を重ねる中で、なぜ医療に不信感を持つようになったのか、その背景を知ることができました。共感を通じて信頼関係が築かれ、「もしよかったら、今の痛み、薬で少し楽になるかもしれませんよ」と声をかけたところ、「じゃあ、飲んでみようかな」と言ってくださったのです。
この経験から、人は必ずしも「痛いから薬がほしい」わけではなく、関係性の中で初めて治療が成立することがあるのだと学びました。これは、外科医時代には得られなかった深い気づきでした。
もう一つ印象的だったのは、経済的な背景による医療の受け方の違いです。都会では、生活保護を受けている方など経済的に困難な状況の方も多くいらっしゃいますが、逆に「お金がありすぎて困る」というケースもあります。
例えば、ある患者さんは病院の特別室(1泊30万円)に何泊も入院できるほどの経済力があり、通常では選択できない治療やサービスを受けることが可能でした。高額なサプリメントを継続して購入されている方もいて、医療者として「それは本当に必要なのか」「他の治療が入りにくくなっていないか」と葛藤する場面もありました。
こうした事例を通じて、地域によって医療の課題や関わり方が大きく異なることを実感しています。都会には都会の、地方には地方の、それぞれの面白さと難しさがあり、在宅医療の奥深さを感じる日々です。
これから在宅医療を目指す方へ
―最後に、これから在宅医療を目指す方や、始めたばかりの先生方に向けて、メッセージをお願いいたします。
まず、これまでの医療は急性期医療が中心で、約50年にわたってその体制が社会を支えてきました。平均寿命が延び、今では80代、90代の方が手術を受ける時代になっています。私自身も外科医としてその現場にいましたが、「これ以上寿命を延ばすことに意味があるのか?」と感じるようになったことが、在宅医療の世界に飛び込むきっかけでした。
今の医療の課題は、「いかに最後の時間を豊かに過ごしてもらうか」ということです。天寿を全うする、その過程を病院ではなく自宅で支えることが、厚生労働省が目指す医療の姿でもあります。そうした価値観に共感できる方は、在宅医療にとても向いていると思います。
在宅医療は、人の「生活」や「感情」に深く向き合う診療スタイルです。人の幸福や人生の質に関心がある方には、非常にやりがいのある分野だと思います。
もう一つお伝えしたいのは、医療には「技術的課題」と「適応課題」があるということです。技術的課題は、技術を磨けば解決できる問題です。病院ではこのタイプの課題が中心です。しかし、在宅医療では「この手術、本当に必要なのか?」「この人にとって最善の選択は何か?」といった、答えが一つではない"適応課題"が多く存在します。
このような、状況に応じて答えが変わる課題に向き合いたい方、技術だけでは解決できない人間らしさに関心がある方には、在宅医療は非常に魅力的なフィールドです。ぜひ、チャレンジしてみてください。



